Die CBCT-gestützte periphere Lungenbiopsie ist eine hochpräzise Diagnosemethode für Lungenerkrankungen. Studien zeigen, dass die Komplikationsrate durch die Embolisation mit Gelatineschwämmen signifikant reduziert werden kann.


Zahlreiche Studien zur CBCT-gestützten perkutanen Lungenbiopsie (PTLB/PTNB) wurden im In- und Ausland durchgeführt, wobei der Fokus auf Diagnoseraten, Diagnoseergebnissen, Komplikationsraten und relevanten Faktoren lag. Grundlegende Schlussfolgerungen besagen, dass die CBCT-gestützte PTLB eine hochpräzise Technik zur Diagnose von Lungenerkrankungen darstellt.
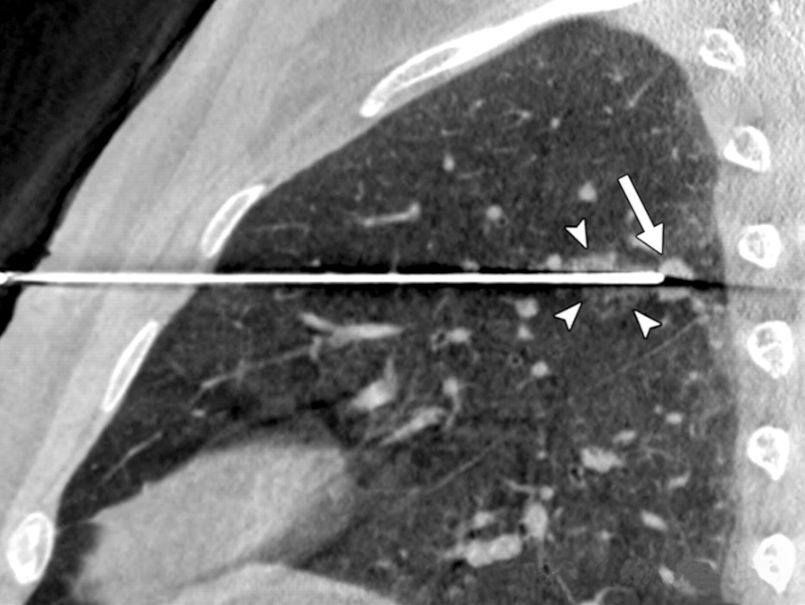
▲ Periphere Lungenbiopsie
Die Studie bewertete die Inzidenz von Pneumothorax (PTX) und Lungenblutungen (PH) sowie deren Zusammenhang mit demografischen, klinischen und bildgebenden Merkmalen sowie PTLB-Parametern.
Studienort: Abteilung für interventionelle Radiologie des Zhongshan-Krankenhauses der Fudan-Universität in Shanghai, China
Studienzeitraum: Januar 2019 bis Oktober 2022
Studienpatienten: Insgesamt 275 Patienten, die sich einer CBCT-gestützten PTLB unterzogen, wurden retrospektiv in die Studie eingeschlossen.
Ausschlusskriterien:
(1) Patienten mit PTX oder PH in der präoperativen Bildgebung;
(2) Patienten mit PTLB-Vorgeschichte;
(3) Patienten mit Zielveränderungen im Mediastinum, an der Pleura oder in der Thoraxwand;
(4) Patienten, bei denen postoperative CBCT-Bilder (7), CT-Bilder nach 24 Stunden (26) oder Operationsprotokolle (15) fehlten, sowie Patienten mit präoperativen Lungenthrombosen (13), Veränderungen im Mediastinum (9), Iod-125-Partikelinjektionen (3), Verwendung anderer Embolisationmaterialien (8) und vorangegangener Biopsie (2). Insgesamt wurden 83 Patienten ausgeschlossen, sodass die endgültige Studienpopulation 192 Patienten umfasste.
Präoperative Vorbereitung
Die Patienten erhielten innerhalb einer Woche vor der PTLB eine CT-Untersuchung des Thorax (ohne oder mit Kontrastmittel). Patienten setzten mindestens drei Tage vor dem Eingriff die Einnahme von Antikoagulantien oder Thrombozytenaggregationshemmern ab. Sie erhielten Atemanweisungen und wurden aufgefordert, während des Eingriffs einen gleichmäßigen Atemrhythmus beizubehalten. Vor der PTLB wurden die Patienten über die Notwendigkeit und mögliche Risiken der Biopsie umfassend aufgeklärt und um schriftliche Einwilligung gebeten.
PTLB-Methode
1. Ärzte: Das Biopsieverfahren wurde von drei erfahrenen interventionellen Radiologen mit über zehn Jahren Erfahrung durchgeführt.
2. Methode: Alle PTLBs wurden unter CBCT-gestützter virtueller Navigation und örtlicher Betäubung durchgeführt.
3. Instrumente: Es wurde eine coaxiale Schneidnadeltechnik verwendet, bestehend aus einer 18-Gauge-Schneidnadel und einer 17-Gauge-Biopsie-Coaxialkanüle.
4. Lagerung: Abhängig von der Lage der Läsion und dem Vorhandensein von Rippen oder großen Gefäßen wurden die Patienten in Rücken- oder Bauchlage positioniert.
5. Präoperative Planung: Eine präoperative CBCT-Untersuchung des gesamten Thorax wurde durchgeführt, um den sichersten und am besten zugänglichen Weg zur Zielveränderung zu bestimmen, Hindernisse zu vermeiden, den Kontakt mit der Pleura zu minimieren und den Weg der Nadel durch das Lungenparenchym zu verkürzen.
6. Intraoperative Handhabung: Um die Komplexität des Nadelwegs zu reduzieren und die Genauigkeit zu erhöhen, wurde die Nadel im vertikalen Rotationsplan der CBCT geführt.
7. Probenverarbeitung: Es wurden Probenstreifen mit einem Durchmesser von etwa 1-2 cm und einer Breite von 1,2 mm entnommen und sofort in 10% Formalin fixiert.
8. Therapie: Bei Patienten mit hochgradigem Verdacht auf maligne Lungentumoren in der präoperativen CT (z.B. > 1 cm große Glaskörperknoten) oder klinischen Merkmalen, die auf eine bösartige Erkrankung hindeuten (z.B. bei gleichzeitiger Hepatozellulärem Karzinom), wurde während der PTLB anstelle der 17-Gauge-Biopsie-Coaxialkanüle eine 17-Gauge-Radiofrequenzablation (RFA)-Coaxialkanüle verwendet. Nach der PTLB wurde die Schneidnadel entfernt und durch die in situ verbleibende Coaxialkanüle die RFA-Nadel zur RFA-Behandlung eingeführt.
9. Embolisation: Einige Patienten erhielten nach dem Eingriff eine Gelatineschwamm-Embolisation des Nadelwegs. Das Verfahren umfasste das Einfüllen von 1000-1200 Mikrometer großen Gelatineschwämmen in eine 10-ml-Spritze, die an einen Dreiwegehahn und eine weitere 10-ml-Spritze mit Jod-Kontrastmittel angeschlossen war. Die Mischung wurde bis zur Homogenität gemischt und dann langsam über die Coaxialkanüle in den Nadelweg injiziert, während die Kanüle unter Durchleuchtung langsam zurückgezogen wurde.
10. Postoperative Kontrolle: Postoperative CBCT-Bilder wurden aufgenommen, um eventuelle komplikationsbedingte Anomalien zu erkennen. Falls postoperative CBCT-Bilder PTX oder PH zeigten, wurden die Patienten von interventionellen Radiologen evaluiert und entsprechend behandelt. Die Patienten wurden nach der PTLB 24 Stunden überwacht, und eine Nachuntersuchung mit CT des Thorax wurde nach 24 Stunden durchgeführt, um mögliche verzögerte Komplikationen zu erkennen.
Datenerhebung
Für jeden Studienpatienten wurden retrospektiv relevante demografische, klinische und bildgebende Merkmale sowie PTLB-Parameter erfasst. Die CT-Bilder jedes Patienten wurden von zwei unabhängigen Lesern analysiert, darunter der PTLB-Operator und ein leitender Radiologe. Die Größe der Knoten wurde durch Messung des maximalen Durchmessers bestimmt und in feste, Milchglas- und hohle Knoten kategorisiert.
Definitionen mehrerer Indikatoren
1. Definition des Lungenemphysems: Zerstörung von Lungengefäßen und Parenchym, die auf CT-Bildern als niedrig dichte Bereiche sichtbar sind.
2. Raucheranamnese: Patienten, die mindestens 30 Packungen pro Jahr rauchten und derzeit rauchen oder in den letzten 15 Jahren aufgehört haben.
3. Definition des Pneumothorax: Vorhandensein von Luft im Pleuraraum, eingeteilt nach Auftretenszeitpunkt:
- Sofortiger PTX, der auf CBCT unmittelbar nach der PTLB beobachtet wurde
- Verzögerter PTX, der auf CT-Bildern 24 Stunden nach der PTLB beobachtet wurde.
Klinisch signifikanter PTX erfordert das Einsetzen einer Thoraxdrainage zur Behandlung schwerer Atemwegs- oder Kreislaufstörungen.
4. Definition der Lungenblutung: Auftreten von Milchglas-Verschattungen im Lungenparenchym aufgrund von Blutansammlungen. PH wird in vier Gruppen eingeteilt:
- Asymptomatisch
- Leichte Hämoptyse (weniger als 100 ml Blut innerhalb von 24 Stunden)
- Moderate Hämoptyse (100-500 ml Blut innerhalb von 24 Stunden)
- Schwere Hämoptyse (mehr als 500 ml Blut innerhalb von 24 Stunden).
Klinisch signifikante PH erfordert invasive medizinische Eingriffe wie Bronchoskopie oder endovaskuläre Therapie zur Blutstillung.
Statistische Methoden
Die statistische Analyse wurde mit SPSS-Software (Version 27.0; SPSS Inc., Chicago, IL) durchgeführt. Zur Identifizierung signifikanter Faktoren wurden Subgruppenanalysen mit Student's t-Test für kontinuierliche Variablen und Pearson-Chi-Quadrat-Test für kategoriale Daten durchgeführt. Aufgrund der begrenzten Stichprobengröße wurde der Fisher-Exakt-Test verwendet. Um die Einflussfaktoren auf die Entwicklung von PTX und PH weiter zu bestimmen, wurde eine logistische Regressionsanalyse durchgeführt. Die Ergebnisse wurden als Odds Ratios (OR) mit 95%-Konfidenzintervallen berichtet. Ein p-Wert von weniger als 5% (p < 0,05) wurde als statistisch signifikant angesehen.
Grundlegende klinische Merkmale und PTLB-Parameter
Die demografischen und klinischen Merkmale der Patienten sowie die bildgebenden und prozeduralen Parameter sind in Tabelle 1 zusammengefasst. Insgesamt wurden 192 Patienten einer PTLB unterzogen (129 Männer, 67,2%) mit einem Durchschnittsalter von 62,1 ± 13,4 Jahren.
Von allen Patienten hatten 29 (15,1%) eine Raucheranamnese, und bei 47 (24,5%) wurde ein Lungenemphysem diagnostiziert. Von den Patienten mit Lungenemphysem entwickelten 16 (34,0%) nach der PTLB einen PTX. Der durchschnittliche Durchmesser der Lungentumoren betrug 3,40 ± 2,20 cm, wobei sich bei 51 Patienten (26,6%) die Läsion im linken oberen Lappen befand.
Die Detektionsrate der Knoten ist in der Abbildung dargestellt, wobei die meisten Patienten (85,4%) feste Knoten aufwiesen.
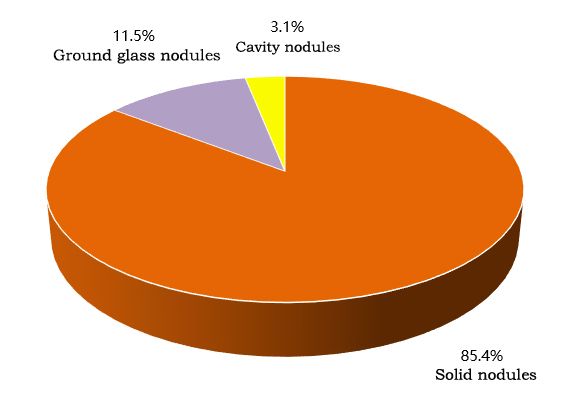
▲ Detektionsrate der Knoten
Während des PTLB-Verfahrens erhielten 43 Patienten (22,4%) eine RFA nach der PTLB. Bei 77 Patienten (40,1%) wurde nach der PTLB eine Gelatineschwamm-Embolisation des Nadelwegs durchgeführt.
Bei den pathologischen Biopsien nach der PTLB konnten bei 3 Patienten (1,6%) aufgrund unzureichenden Materials keine Diagnosen gestellt werden.
Von den 192 Patienten wurden die endgültigen Diagnosen wie in der Abbildung gezeigt festgestellt: 141 Patienten (73,4%) wurden mit malignen Tumoren diagnostiziert, darunter 113 Patienten mit primärem Lungenkrebs und 28 Patienten mit metastasierten Läsionen.
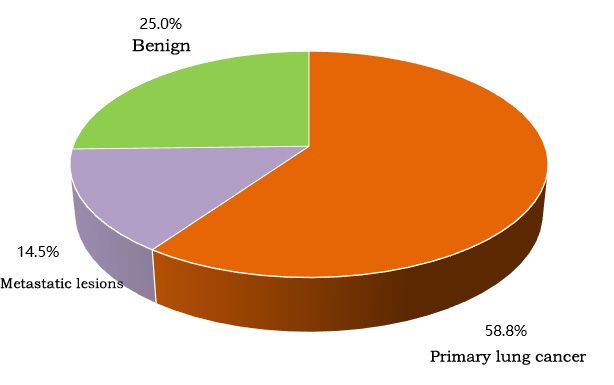
▲ Endgültige Diagnosen
Komplikationen
Pneumothorax: Bei 67 Patienten (34,9%) wurde ein PTX beobachtet, davon:
- Sofortige CBCT-Scans: 42/67 (62,7%) 2/5 (40%)
- CT-Scans nach 24 Stunden: 25/67 (37,3%) 3/5 (60%)
Die meisten PTX waren selbstlimitierend und lösten sich von selbst auf, aber bei 5 Patienten (7,5%) war eine Thoraxdrainage erforderlich, wobei die durchschnittliche Katheterverweildauer 2,6 ± 0,9 Tage betrug. Aufgrund der begrenzten Anzahl von Patienten, die eine Thoraxdrainage benötigten, wurde keine Regressionsanalyse durchgeführt, um die Einflussfaktoren auf die Notwendigkeit einer Thoraxdrainage zu untersuchen.
Lungenblutung: Bei 63 Patienten (32,8%) trat eine PH auf, davon:
- Asymptomatisch: 39/63 (61,9%)
- Leichte Hämoptyse: 15/63 (23,8%)
- Moderate Hämoptyse: 9/63 (14,3%)
- Schwere Hämoptyse: 0/63 (0%)
Patienten mit moderater Hämoptyse verbesserten sich nach geeigneter medikamentöser Behandlung. Keiner der Patienten erlitt eine schwere Hämoptyse, die invasive medizinische Eingriffe erfordert hätte.
Subgruppenanalyse
Die Ergebnisse der Subgruppenanalyse von PTX und PH sind in den Abbildungen dargestellt. Die Analyse zeigte, dass die Inzidenz von PTX mit dem Durchmesser der Läsion, der Verwendung von Gelatineschwämmen und der Radiofrequenzablation (RFA) zusammenhängt (p < 0,05). PH war mit dem Vorhandensein von Lungenemphysemen, dem Durchmesser der Läsion, der Verwendung von Gelatineschwämmen, der RFA und der Anzahl der entnommenen Proben verbunden (p < 0,05).
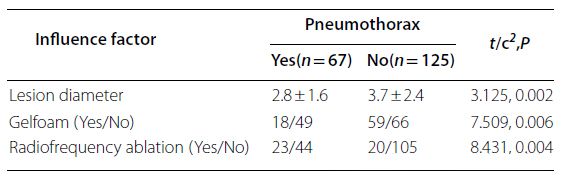
▲ Subgruppenanalyse der PTX
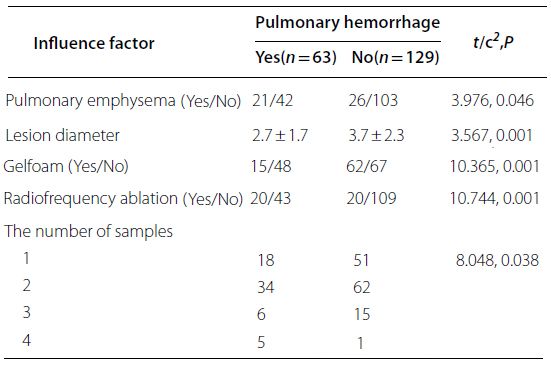
▲ Subgruppenanalyse der PH
Logistische Regressionsanalyse
Die in der Subgruppenanalyse signifikanten Faktoren wurden in die logistische Regressionsanalyse einbezogen. Die Ergebnisse der logistischen Regressionsanalyse sind in der Abbildung dargestellt, um die Auswirkungen der Parameter auf PTX und PH zu bewerten.
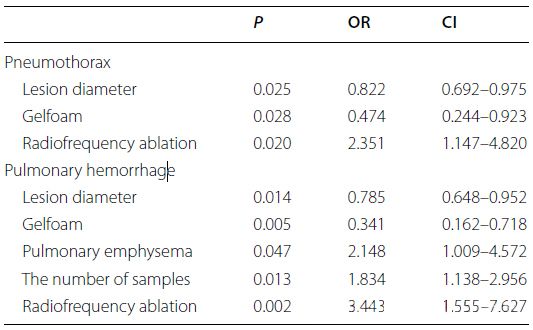
▲ Logistische Regressionsanalyse der signifikanten Faktoren in der Subgruppenanalyse
Die logistische Regressionsanalyse ergab, dass der Durchmesser der Läsion (OR-Wert 0,822 pro cm), die Verwendung von Gelatineschwämmen (OR-Wert 0,474) und die Radiofrequenzablation (RFA) (OR-Wert 2,351) potenzielle Einflussfaktoren für PTX sind. Für PH wurden der Durchmesser der Läsion (OR-Wert 0,785 pro cm), die Verwendung von Gelatineschwämmen (OR-Wert 0,341), das Vorhandensein eines Lungenemphysems (OR-Wert 2,148), die Anzahl der entnommenen Proben (OR-Wert 1,834 pro zusätzlicher Probe) und die Radiofrequenzablation (OR-Wert 3,443) als potenzielle Einflussfaktoren identifiziert. Der OR-Wert (Odds Ratio) gibt an, wie sich die Wahrscheinlichkeit des Auftretens des Zielereignisses ändert, wenn der Prädiktor um eine Einheit variiert.
Hauptvorteile der CBCT-gestützten perkutanen Nadelbiopsie:
Die CBCT-gestützte perkutane Nadelbiopsie ermöglicht die Echtzeit-Überwachung des Nadelverlaufs, was die Planung des Nadelwegs vereinfacht, die Zielgenauigkeit erhöht und die Operationszeit verkürzt sowie die Strahlenbelastung des Patienten reduziert.
Auswirkungen von PTX und PH:
PTX und PH haben erhebliche Auswirkungen auf das Management und das Wohlbefinden der Patienten. Leichte Fälle von PTX und PH können die Krankenhausaufenthaltsdauer verlängern, während schwere Fälle zu respiratorischen und kardiovaskulären Störungen führen können, die ein erhebliches Risiko für die Patientensicherheit darstellen.
Inzidenz von PTX und PH:
In dieser Studie betrugen die Inzidenzraten von PTX und PH 34,9% bzw. 32,8%, was mit der Literatur zu CT-gestützten Verfahren übereinstimmt. Konservative Behandlungsmaßnahmen waren bei den meisten PTX- und PH-Fällen wirksam. Nur 7,5% der Fälle erforderten eine Thoraxdrainage, was mit den zuvor berichteten Raten von 2,4% bis 15% übereinstimmt. Keiner der PH-Patienten benötigte eine Bronchoskopie oder endovaskuläre Therapie. Zudem wurden in dieser Studie keine schwerwiegenden Komplikationen wie Leber- oder Milzverletzungen, Luftembolien oder Todesfälle beobachtet. Dies deutet darauf hin, dass die CBCT-gestützte PTLB eine relativ sichere Methode mit einer niedrigen Inzidenz klinisch signifikanter Komplikationen ist, die bei den meisten Patienten keine verlängerte Krankenhausaufenthaltsdauer erforderlich machen.
Faktoren, die mit dem Auftreten von PTX und PH in Zusammenhang stehen:
Obwohl zahlreiche Faktoren wie demografische Daten, klinische Merkmale, Bildgebungsbefunde und PTLB-Parameter berücksichtigt wurden, zeigten nur wenige Faktoren (Durchmesser der Läsion, Verwendung von Gelatineschwämmen, Radiofrequenzablation und Anzahl der entnommenen Proben) statistisch signifikante Ergebnisse.
Faktoren zur Verringerung der Inzidenz von PTX und PH:
Die wichtigste Erkenntnis ist die signifikante Reduktion der Inzidenz von PTX und PH durch die Verwendung von Gelatineschwämmen (OR-Werte reduzierten sich um 56,8% bzw. 69%). Dies ist von klinischer Bedeutung, da Gelatineschwämme leicht verfügbar und einfach anzuwenden sind. Seit den ersten PTLBs haben interventionelle Radiologen verschiedene Techniken erforscht, um das Risiko von Komplikationen zu reduzieren. Der Einsatz verschiedener Embolisationstechniken zur Schließung des Nadelwegs hat erhebliche Forschungsergebnisse hervorgebracht. Die Injektion von Gelatineschwämmen führt zu einer Expansion innerhalb des Nadelwegs, die diesen dicht verschließt und so das Eindringen von Blut und Luft in den Pleuraraum sowie eine Pleuraruptur verhindert. Renier et al. stellten eine Suspension her, indem sie 15 Stücke 2x6 cm große resorbierbare Gelatineschwämme in gleich große Teile schnitten und mit 2 ml Kochsalzlösung mischten. Sie konnten durch den Verschluss des Nadelwegs mit dieser Suspension die Inzidenz von PTX und Thoraxdrainagen reduzieren. Im Gegensatz zu früheren Studien verwendeten wir kleinere Gelatineschwamm-Partikel mit einer Größe von 1000-1200 Mikrometern. Diese Methode verkürzte nicht nur die Vorbereitungszeit, sondern ermöglichte auch eine dichtere Schließung des Nadelwegs. Größere Durchmesser der Läsionen zeigten einen protektiven Effekt gegenüber PTX und PH, wobei die OR-Werte pro cm bei 0,822 bzw. 0,785 lagen.
Die Anzahl der während der PTLB entnommenen Proben war mit einer höheren Wahrscheinlichkeit des Auftretens von PH verbunden, wobei die OR pro zusätzlicher Probe um 83,4% zunahm.
Die Biopsie größerer Läsionen ist einfacher, die Platzierungszeit der Nadel im Parenchym kürzer und die Wahrscheinlichkeit von Komplikationen geringer. Im Gegensatz dazu kann die Gewinnung von Proben durch wiederholte Punktionen herausfordernd sein, was längere Operationszeiten und ein höheres Komplikationsrisiko bedeutet. Studien haben gezeigt, dass die RFA-Behandlung während der PTLB mit einem erhöhten Risiko für PTX und PH verbunden ist (ORPTX = 2,351; ORPH = 3,443). Frühere Studien haben gezeigt, dass die gleichzeitige Durchführung von PTLB und RFA multiple Punktionen vermeiden kann. Daher erhielten Patienten mit starkem Verdacht auf maligne Lungentumoren nach der PTLB eine RFA.
Schneider et al. berichteten, dass eine Biopsie unmittelbar vor der RFA zu PH oder PTX führen kann, da die Biopsie den Tumor verschiebt oder verformt, was die anschließende Platzierung der RFA-Nadel erschwert. In unserer Studie wurde jedoch durch den Einsatz eines multifunktionalen Coaxialkanülen-Systems die Anzahl der erforderlichen Punktionen reduziert. Während der Etablierung des Nadelwegs wurde die Schneidnadel nach der PTLB entfernt, und der Coaxialkanal blieb in situ. Diese Methode stellte nicht nur die Genauigkeit der pathologischen Ergebnisse sicher, sondern reduzierte auch die Anzahl der erforderlichen Punktionen.
Izaaryene et al. beobachteten in einer pathologischen Studie an Schweinelungen nach RFA deutliche Veränderungen im Nadelweg im Vergleich zur einfachen Biopsie. Sie fanden heraus, dass die Hitzeeinwirkung durch die RFA zu einzigartigen histologischen Veränderungen führte. Diese Studie deutet darauf hin, dass der Nadelweg nach einer RFA möglicherweise länger offen bleibt, was das Risiko für PTX und PH erhöht.
Darüber hinaus zeigte die Studie, dass eine Biopsie nach einer RFA das Risiko für PTX und PH erhöhen kann, was mit früheren Studien übereinstimmt. Die durch die RFA erzeugte Hitze kann die Schließung des Nadelwegs beeinträchtigen und somit das Komplikationsrisiko erhöhen. Die Studie fand auch heraus, dass das Vorhandensein eines Lungenemphysems das Risiko für PH erhöht, was auf die pulmonale Hypertonie oder die Zerstörung der Lungenstruktur zurückzuführen sein könnte, die mehr Raum für PH bietet.
Einschränkungen:
Erstens handelt es sich um eine retrospektive Studie. Aufgrund begrenzter Operationsprotokolle konnten wir mehrere Einflussfaktoren, wie den Abstand zwischen der Punktionsstelle und der Läsion, nicht weiter untersuchen. Zweitens könnte die Einzelzentrumsnatur der Studie die allgemeine Anwendbarkeit der Ergebnisse einschränken. Drittens war die Anzahl der Patienten, die eine Thoraxdrainage, Bronchoskopie oder endovaskuläre Therapie benötigten, begrenzt, was unsere Fähigkeit einschränkte, die Einflussfaktoren dieser Interventionen umfassend zu analysieren.
Schlussfolgerung:
Die CBCT-gestützte PTLB ist eine zuverlässige Technik, die häufig zur Diagnose von Lungenläsionen verwendet wird. Wie bei der CT-gestützten PTLB sind jedoch PTX und PH weiterhin häufige Komplikationen. Um diese Komplikationen zu reduzieren, stellt diese Studie eine innovative und praktikable Methode vor – die Embolisation des Nadelwegs mit Gelatineschwämmen. Diese Methode hat sich als wirksam erwiesen, um die Inzidenz von Komplikationen signifikant zu senken.